Úvod
Diabetes mellitus (DM) je chronické onemocnění postihující lidi všech věkových skupin obou pohlaví. Je zapříčiněn poruchou metabolismu - tělo neumí správně hospodařit s glukózou. Ovlivněna je látková přeměna nejen cukrů, ale i bílkovin, tuků, vody a minerálů.
Dvěma hlavními příznaky cukrovky jsou velká žízeň a časté močení. Právě z těchto příznaků vznikl název nemoci.
Dnes umíme cukrovku léčit, ale do roku 1922 neměl pacient s tímto onemocněním naději na přežití. Dodnes však neumíme cukrovku zcela vyléčit. Víme, co se v těle člověka stane, co nefunguje tak, jak má, odpovědět na otázku proč je však stále záhadou.
Typy diabetu
Diabetes mellitus dělíme na různé typy podle příčiny stoupání krevního cukru. Ve starší literatuře (cca do roku 1985) najdeme jednoduché dělení diabetu na inzulíndependentní (závislý na inzulínu - IDDM) a inzulín-independentní (na inzulínu nezávislý, NIDDM). Odtud zřejmě pochází dosud oblíbené laické, avšak nesprávné, dělení diabetiků na "lehké" (ti, co si insulin píchat nemusí) a "těžké" (ti, co jsou na dodávání insulinu závislí).
Dnes je diabetes nejčastěji rozlišován do následujících čtyř skupin:
1) Diabetes mellitus 1. typu
2) Diabetes mellitus 2. typu
3) Gestační diabetes mellitus
4) Ostatní specifické typy diabetu
Diabetes mellitus 1. typu
DM 1. typu řadíme mezi autoimunitní onemocnění, neboť vzniká na základě destrukce vlastních β-buněk v ostrůvcích pankreatu, které jsou zodpovědné za tvorbu a sekreci insulinu. Proces destrukce probíhá postupně a nejčastěji trvá několik měsíců. Lidské tělo tak postupně ztrácí schopnost tvořit si vlastní insulin, až tuto schopnost ztratí úplně. Insulin chybí, glykémie roste. Chybí totiž hormon, který by zajistil uložení glukosy do jater, nebo jako „klíč“ buňky odemkl, aby do nich glukosa mohla vstoupit. Přestože je tedy glykémie velmi vysoká (výjimkou nejsou hodnoty desetkrát vyšší, než je jinak striktně hlídaná horní hranice) a buňky se koupou v moři glukosy, nemají dostatek energie, hladovějí. Tělo začíná trávit samo sebe – rozkládají se tuky, posléze i bílkoviny. Tento stav nazýváme ketoacidóza, neboť v krvi i v moči jsou zastoupeny ketony; vnitřní prostředí organismu je kyselé. Z úst pacienta můžeme cítit i zápach acetonu. Je potřeba dodat insulin!
Jedinou léčbou, kterou můžeme tento stav odvrátit, je celoživotní léčba insulinem. Dodnes se „opravy“ ani nahrazení zničených β-buněk běžně neprovádějí. Tento typ diabetu vzniká nejčastěji u dětí, dospívajících a mladých dospělých, nejčastěji se projeví do 40. roku života. V poslední době však bývá rozpoznáván i ve zralém věku (typ LADA – latent autoimmune diabetes of adults).
Vznik DM 1. typu nesouvisí s tím, je-li člověk silnější nebo štíhlý, ani s tím, jedl-li hodně sladká jídla, či nikoliv. Vzniká nezávisle na tom, co člověk dělal, co jedl, jaké bylo jeho chování a zvyklosti. Nikdo, ani pacient sám, za jeho vznik tedy nemůže.
Jídelní plán
Diabetická strava je racionální a regulovaná, sestavená dle předem stanoveného jídelního plánu. Člověk s diabetem může jíst stejnou stravu jako všichni ostatní lidé, jeho omezení jsou dána pouze již zmíněnou regulací a to zejména časovou.
Svůj základ mají jídelní plány stejný. Důležité je jíst pravidelně, doporučuje se šestkrát denně, v určeném množství. Rovněž se zohledňují stravovací návyky získané před onemocněním; účelem jídelního plánu totiž není změna dosavadních zvyklostí. Z toho vyplývá, že při sestavování stravovacího plánu dbáme na vyváženost, abychom snížili případné riziko hypoglykémie či hyperglykémie.
Jedinými živinami ovlivňujícími hladinu glykémie jsou sacharidy. K vypočítání obsahu sacharidů v potravě, které se u diabetiků sledují, slouží výměnné jednotky. Jedna výměnná jednotka obsahuje vždy stejné množství sacharidů: 10g nebo 12g. Nezáleží na tom, jde-li o chléb, těstoviny, čokoládu či mléko.
Pro představu si uveďme několik potravin: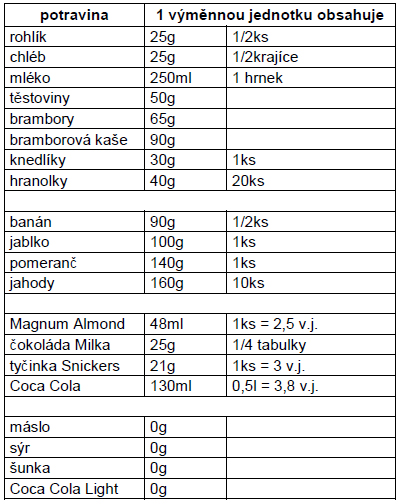
Jídelní plán je u každého pacienta rozdílný. Zohledňuje se v něm věk pacienta, hmotnost, fyzická aktivita, povolání, jiné komplikace apod. Je zřejmé, že energetický příjem šestnáctiletého chlapce ve vývoji bude větší, než příjem sacharidů třicetiletého muže. Také jídelníček vrcholového sportovce bude obsahovat více sacharidů než jídelníček úředníka
Množství výměnných jednotek stoupá s věkem, u dívek asi do 13 let, u chlapců asi do 16 let. Pak se ustálí, nebo spíše mírně klesne. (U dětí se počet výměnných jednotek/den vypočítá jako 10 + věk dítěte; tj. pro 8 leté dítě 10+8 = 18 v.j./den)
Počet výměnných jednotek/den u dospělé ženy: 10-16
Počet výměnných jednotek/den u dospělého muže: 20-26
Modelová ukázka jídelního plánu 18-20ti letého pacienta: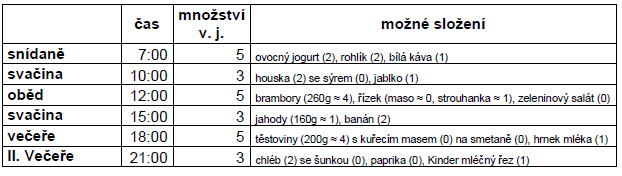
Ve stravě pacienta rovněž hlídáme množství lipidů. Strava by měla být natolik vyvážená, aby nedocházelo k nárůstu tělesné hmotnosti. Vzhledem k inzulínovým dávkám je totiž složité zahájit později jakoukoliv redukční dietu. (U pacientů léčených insulinovými pery je nemyslitelné vynechání jakéhokoli jídla a to především z důvodu doby působení použitého inzulínu! Při léčbě insulinovou pumpou vynechání jídla velké obtíže nečiní, ovšem ani to není důvodem k porušování jídelního plánu a větším porcím.) Při pocitu hladu se proto pacientům doporučuje přidat do svého jídelníčku více zeleniny, která žádné výměnné jednotky neobsahuje, a tudíž není nutné jakkoli zvyšovat dávky insulinu. Hlad by totiž pacient rozhodně mít neměl, neboť ten vždy svádí k porušování jídelního plánu.
Před jídlem musí diabetik samozřejmě zohlednit svou glykémii a denní plán, aby mohl správně reagovat úměrnou dávkou insulinu, která se ve většině případů aplikuje před jídlem.
Odchylky od stravovacího režimu jsou samozřejmě někdy nevyhnutelné, např. dodání tělu cukru při hypoglykémii, měli bychom se jim ale vyvarovat. Při léčbě DM insulinovými pery je vynechání jídla či posunutí v čase, jak již bylo zmíněno, nemyslitelné, naopak při léčbě insulinovou pumpou to není problém.
Závěr
Dieta diabetického pacienta vychází z jeho přirozených návyků. Jídelní plán reguluje především množství přijatých sacharidů a jejich pravidelný příjem, což je pro diabetiky klíčové. Je zřejmé, že na určité množství výměnných jednotek v daném pokrmu je pacient povinen adekvátně reagovat dodáním insulinu svému tělu a to právě tak, aby jednak zamezil přílišnému zvýšení hladiny krevního cukru, ale rovněž nesmí dojít ani k poklesu glykémie pod 3,3mmol/l, tedy k hypoglykémii. Rovněž se hlídá množství lipidů ve stravě, neboť následné redukční diety je obtížné do stravovacího režimu pacienta začlenit.
Závěrem bych rád použil pár údajů, které doprovázely kampaň Unite for Diabetes a upozornil na nezastavitelný vzestup počtu nově indikovaných případů diabetu.
Ročně přibývá ve světovém měřítku 6.000.000 diabetiků, což je 1 nový případ každých 5 vteřin. Bohužel rovněž obrovský počet diabetiků umírá, a to 3.000.000 ročně, tedy jeden pacient každých 10 vteřin!
Diabetes je na 4. místě v žebříčku onemocnění s následkem smrti. Z toho důvodu je nazýván „tichým vrahem“.
Dnes žije s cukrovkou více než 230.000.000 lidí po celém světě. A toto číslo není zdaleka konečné. Je to globální epidemie devastující ekonomiku, společnost, ale především člověka.
Lukáš Benda
